局部麻醉药
- 健康养生
- 2024-02-13
- 98
局部麻醉药简称局麻药,是一类能可逆性阻断神经冲动的发生和传导
局麻药按化学结构分为酯类局麻药和酰胺类局麻药。
酯类局麻药包括:普鲁卡因、氯普鲁卡因、丁卡因和可卡因。
酰胺类局麻药包括:利多卡因、甲哌卡因、布比卡因、依替卡因、丙胺卡因和罗哌卡因。酯类和酰胺类局麻药,除起效时间和时效有明显不同外,前者相对不稳定,在血浆内被胆碱酯酶水解代谢,酰胺类局麻药十分稳定,在肝内被酰胺酶分解
临床也可以依据局麻药作用时效的长短进行分类。
短效局麻药:普鲁卡因和氯普鲁卡因;
中效局麻药:利多卡因、甲哌卡因和丙胺卡因;
长效局麻药:布比卡因、丁卡因、罗哌卡因和依替卡因
局麻药的作用机制:阻断细胞膜Na+通道,产生神经传导阻滞。具体机制十分复杂。。。
影响局麻药作用的因素
(一)剂量
(二)加入血管收缩药
(三)局麻药的碳酸化与pH值
(四)局麻药混合应用
(五)妊娠(妊娠妇女硬膜外麻醉和脊麻平面扩散及麻醉深度均超过非妊娠妇女。这种差异不仅与妊娠产生的机械性因素(硬膜外静脉扩张减少了硬膜外和蛛网膜下隙)有关,还与妊娠期间雌激素水平的改变可能增强局麻药的敏感性有关。因此,妊娠患者的局麻药用量应适当减低)
局麻药为碱性物质不溶于水,必须和酸性物质结合生成可溶于水的盐类。一般来说,在碱性环境中,碱基的比率增加,局麻药效能更好
欲获得满意的传导阻滞效果,应具备三个条件:①局麻药必须达到足够的浓度;②必须有充分的作用时间,使局麻药分子到达神经膜上的受体部位;③有足够的神经长轴与局麻药直接接触
在一定时间内阻滞神经纤维冲动传导所需的局麻药最低浓度,称为最低麻醉浓度(Cm)
局麻药的作用过程:
局麻药只能注入神经周围,不可注入神经内,以免引起神经损伤或压迫供养神经的血管。局麻药分子主要依靠浓度梯度,从一个部位转移向另一部位。因此,局麻药的弥散与浓度梯度密切相关。处于表层的神经束能很快与较高浓度的局麻药接触,首先出现传导阻滞。处于核心部位的神经束,因局麻药需穿过较长距离的屏障,故发生阻滞的时间稍迟。局麻药消退时,由于核心部位与表层神经束存在浓度梯度麻药,局麻药将从核心向表层(外侧)弥散。一旦核心部位局麻药浓度低于Cm,则整个神经干功能可恢复正常。
总而言之即在神经阻滞时,神经干核心部位延迟阻滞,在恢复时,神经干核心部位优先恢复
局麻药的药代动力学:
局麻药注射部位吸收至血液内,受注射部位、剂量、局部组织血液灌流、药物-组织结合,以及是否加用血管收缩药等因素的影响。
不同部位神经阻滞局麻药的吸收速率不同,特别是当注射部位有丰富的血管时,可使吸收速率和程度均增加。通过不同部位注射利多卡因发现:利多卡因血药浓度以肋间神经阻滞为最高,肋间神经阻滞>骶管阻滞>硬膜外腔阻滞>臂丛神经阻滞>坐骨-股神经阻滞。
吸收至血内的部分局麻药与血浆蛋白相结合,被结合药物暂时失去药理活性。结合与非结合形式药物间是可逆的,又是相互平衡的。局麻药分子主要与血浆中α-酸性糖蛋白结合,与白蛋白有较大的亲和力,很少与血红蛋白结合。所以低蛋白血症患者易发生局麻药毒性反应
局麻药不良反应
接触性不良反应由于局麻药浓度过高或与神经接触的时间过长,可造成神经损害,其他软组织受损一般不至引起严重后果
(一)组织毒性
事实上麻药,常用的麻醉药并没有组织毒性,若在皮肤或皮下注入高渗浓度的局麻药,可引起暂时性水肿,注入1%以下普鲁卡因、利多卡因、甲哌卡因溶液不至于影响伤口愈合。
(二)神经毒性
若在神经或神经束内直接注射麻醉药,则可引起神经功能或结构上的改
(三)细胞毒性
常用浓度的局麻药不会影响到红细胞的完整性,较高浓度溶液则会暂时性影响离子跨膜输送系统。若浓度再增高,则可引起红细胞溶解
(四)高敏反应
患者个体对局麻药的耐受有很大差别。当应用小剂量局麻药,或其用量低于常用剂量时,患者就发生毒性反应初期症状,应该考虑为高敏反应。一旦出现反应,应停止给药,并给予治疗。
(五)变态反应
酯类局麻药引起变态反应远比酰胺类多见
(六)中枢神经毒性反应
血内局麻药浓度骤然升高,可引起一系列毒性症状,按其轻重程度排序为:舌或唇麻木、头痛头晕、耳鸣、视力模糊、注视困难或眼球震颤、言语不清、肌肉颤搐、语无伦次、意识不清、惊厥、昏迷和呼吸停止
局麻药引起的惊厥为全身性强直阵挛性惊厥。由于肌肉不协调的痉挛而造成呼吸困难。同时因血内局麻药浓度较高对心血管的抑制,造成脑血流减少和低氧血症,也间接影响脑功能。
(七)心脏毒性反应
左旋布比卡因的出现,使得心脏毒性已经很罕见了
毒性反应的预防和治疗
①应用局麻药的安全剂量;
②在局麻药溶液中加用肾上腺素,以减慢吸收和延长麻醉时效;
③防止局麻药误注入血管内,必须细心抽吸有无血液回流;在注入全剂量前,可先注试验剂量以观察反应;
④警惕毒性反应的先驱症状,如惊恐、突然入睡、多语和肌肉抽动。此时应立即停止注射,采用过度通气以提高大脑惊厥阈。若惊厥继续进展,则需行控制呼吸,以保持心脏和大脑的充分氧合。
⑤一般习惯应用非抑制量的巴比妥药物(1~2mg/ kg)作为麻醉前用药,以期达到预防反应的目的。事实上,它只起镇静作用,并不具有保护性意义。
治疗
由于局麻药在血液内迅速稀释和分布,所以一次惊厥持续时间多不超过1分钟。
①发生惊厥时要注意保护患者,避免发生意外损伤;
②吸氧,并进行辅助或控制呼吸;
③开放静脉输液,维持血流动力学稳定;
④静注硫喷妥钠50~100mg(2. 5%溶液2~4ml)或其他快速巴比妥类药物,但勿应用过量以免发生呼吸抑制;也可静脉注射地西泮2. 5~5. 0mg。
静脉注射短效的肌松药如琥珀胆碱(1mg/kg),即可停止肌肉阵挛性收缩,但不能抑制大脑惊厥性放电。必须有熟练的麻醉专业人员方可应用肌松药,且要有人工呼吸设备。如果患者在应用巴比妥类或地西泮后仍继续惊厥,则是应用肌松药的适应证。
⑤脂肪乳剂
目前可供参考的脂肪乳剂用于局麻药致心搏骤停复苏的方案为:在持续心肺复苏的同时,静注20%脂肪乳剂1. 5ml/kg,然后以0. 25ml/(kg•min)速率静脉输注;如果5分钟后循环恢复不满意,可重复静注首剂量,并将输注速率增至0. 5ml/(kg•min),一直持续到循环恢复。30分钟内脂肪乳剂的最大用量不应超过10ml/kg。在脂肪乳剂治疗期间须持续进行心肺复苏术,一方面脂肪乳剂到达心脏有赖于心肺复苏术建立的人工循环,另一方面持续有效的心肺复苏术有助于减缓组织酸中毒的进展,有利于脂肪乳剂与局麻药结合。
常用局麻药
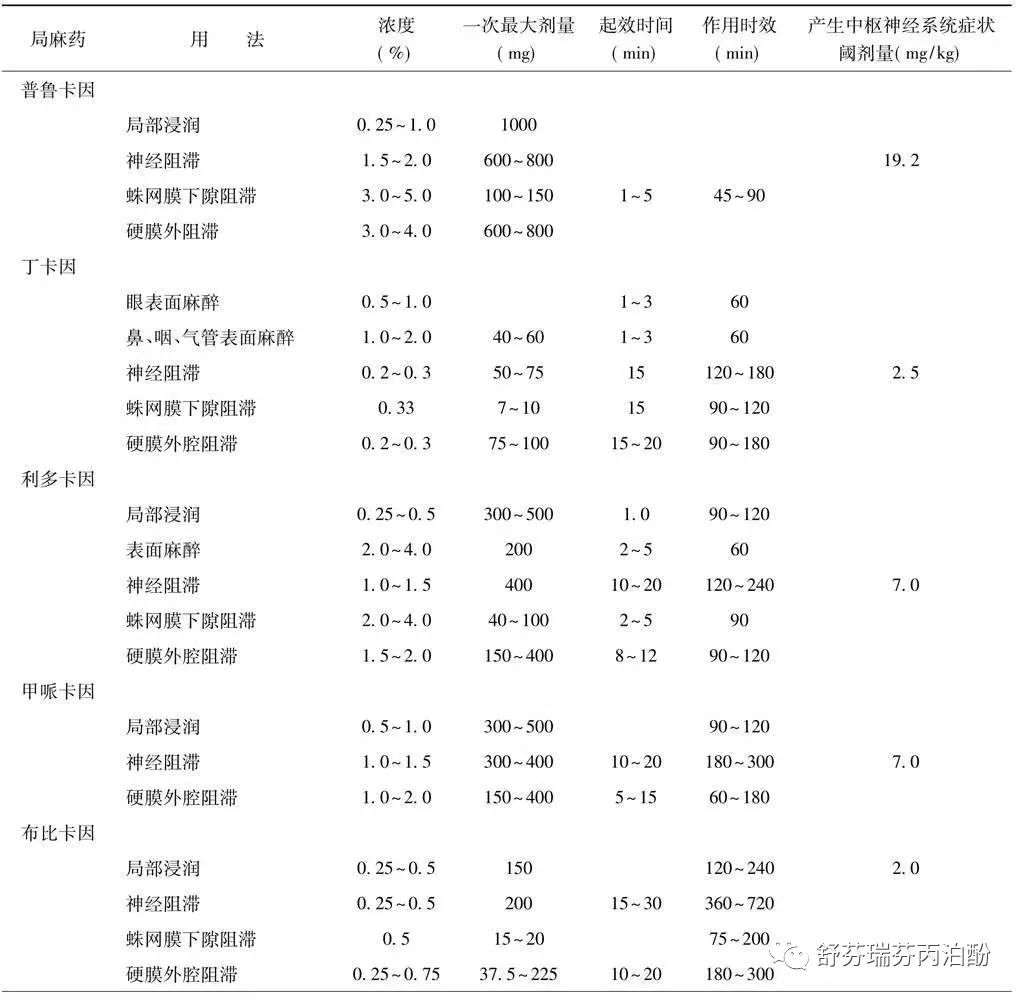
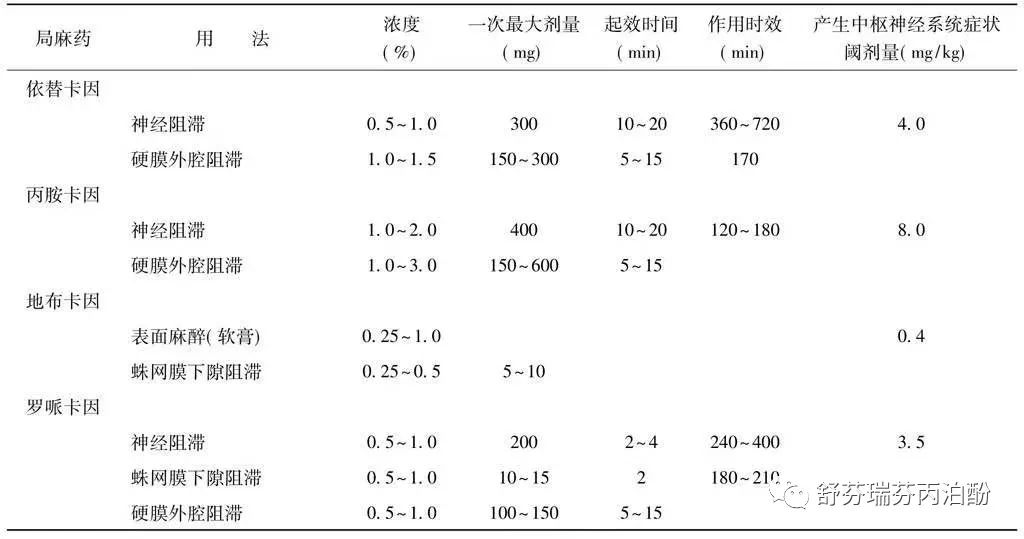
(一)利多卡因(赛罗卡因,,,,)
利多卡因是酰胺类中效局麻药。具有起效快,弥散广,穿透性强,无明显扩张血管作用的特点。除了用于麻醉目的外,可静脉注射或静脉滴注利多卡因治疗室性心律失常。
用法与剂量:口咽及气管表面麻醉可用4%溶液(幼儿则用2%溶液),用量不超过200mg,起效时间为5分钟,时效约可维持15~30分钟。
局部浸润麻醉0. 5%~1. 0%溶液,时效可达60~120分钟,依其是否加用肾上腺素而定。
神经阻滞应用1% ~1. 5%溶液,起效约需10~20分钟,时效可达120~240分钟。
硬膜外和骶管阻滞则用1%~2%溶液,出现镇痛作用约需5分钟,达到完善的节段扩散约需16分钟,时效为90~120分钟。
2%~4%溶液可用于蛛网膜下腔阻滞,一次用量限于40~100mg,时效为60~90分钟,由于阻滞的范围不易调节,临床并不常用。
神经阻滞和硬膜外阻滞,成人一次用量为400mg,加用肾上腺素时极量可达500mg。硬膜外阻滞用量为400mg,其血药浓度可达2~4μg/ml。血药浓度超过5μg/ml可出现毒性症状,血药浓度超过7μg/ml出现惊厥症状。
(二)罗哌卡因(,)
用法与剂量:适用于神经阻滞和硬膜外阻滞,常用浓度为0. 5%~1. 0%溶液,若均以20ml来计算则其血浆浓度分别为0. 43μg/ml,0. 95μg/ml,是属安全范围。0. 5%溶液适用于产科阻滞或镇痛,可避免运动神经的阻滞。起效时间5~15分钟,感觉阻滞时间可达4~6小时,加用肾上腺素不能延长运动神经阻滞时效。
(三)布比卡因(丁吡卡因,丁哌卡因,唛卡因,,)布比卡因的镇痛作用时间较利多卡因。近来认为,加用肾上腺素可进一步提高麻醉效能,降低血内浓度。
临床常用浓度为0. 25%~0. 75%溶液,成人安全剂量为150mg,极量为225mg。胎儿/母血的浓度比率为0. 30~0. 44,故对产妇应用较为安全,对新生儿无明显抑制。布比卡因适用于神经阻滞、硬膜外阻滞和蛛网膜下腔阻滞。
用法与剂量:
0. 25%~0. 5%溶液适用于神经阻滞;
若用于硬膜外阻滞,对运动神经阻滞差,加肾上腺素适于术后镇痛。0. 5%等渗溶液可用于硬膜外阻滞,但对腹部肌松不够满意,起效时间为18min,时效可达300分钟。应用0.75%溶液可缩短起效时间,且运动神经阻滞趋于完善,适用于腹部外科手术。
0. 125%溶液适用于分娩时镇痛或术后镇痛,对运动阻滞较轻。

NO.1
往期推荐